Die Corona-Krise hat die Pfleger*innen, zumindest für kurze Zeit, zu Held*innen werden lassen. Plötzlich waren sie systemrelevant, wurden von Medien und Politik beklatscht und gefeiert. Der Applaus ist jedoch längst verhallt, strukturelle Probleme konnten dadurch keine gelöst werden. Und ob diese überhaupt erkannt wurden, ist fraglich. Auf die Frage, warum ein so wichtiger Beruf so gering bezahlt werde, antwortete der neue Arbeitsminister Martin Kocher (ÖVP) bei seinem Antrittsinterview kürzlich in der „ZiB 2“sinngemäß: Die Löhne der Berufsgruppe würden sich eben nach Angebot und Nachfrage richten. Doch nach dieser Logik müssten Pflegende eigentlich zu den Spitzenverdiener*innen gehören.

Denn es gibt einen massiven Personalmangel in der Pflege. „Es wird immer schwieriger, ausreichend Personen zu finden, die die Pflege in den Krankenhäusern und in der Langzeitpflege durchführen. Dieses Problem gab es vorher schon, aber es ist in der Krise noch einmal deutlicher geworden“, sagt Kurt Schalek, Referent in der Abteilung Gesundheitsberuferecht und Pflegepolitik der AK Wien. Die zentrale Frage aktuell laute, wie man langfristig wieder mehr Menschen für diese Berufe gewinnen könne. Denn der Bedarf an Personal wird in den kommenden Jahrzehnten sehr schnell steigen.
Arbeitnehmer*innen im Pflegebereich
Pflegenotstand
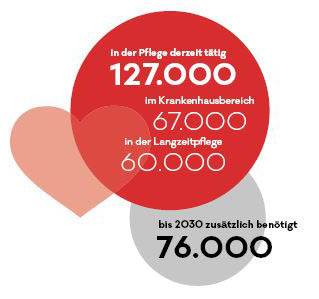
Wie hoch dieser Bedarf genau ist, wurde 2019 vom Sozialministerium in einer Pflegepersonal-Bedarfsprognose ermittelt. Demnach sind zurzeit etwa 127.000 Menschen im Pflegebereich tätig, 67.000 davon im Krankenhausbereich und 60.000 in der Langzeitpflege. Schon jetzt mangelt es an Personal. Doch die Gesellschaft wird immer älter, der Bedarf an Pflege steigt somit an. Gleichzeitig erwartet uns in den nächsten Jahren eine große Pensionierungswelle bei den Pfleger*innen. Es wird davon ausgegangen, dass bis 2030 76.000 zusätzliche Personen in der Pflege benötigt werden. Also wesentlich mehr als die Hälfte derer, die momentan in diesem Bereich arbeiten. „Wir haben bereits jetzt einen Pflegenotstand. Und wenn wir nichts machen, wird sich dieser dramatisch vergrößern“, sagt Martina Lackner, Pflegeexpertin vom ÖGB.
Es gibt noch einen weiteren Grund, warum der Bedarf an Pflegepersonal steigen wird: Die informelle Pflege – also die private, unbezahlte Pflegearbeit – wird zwangsläufig weniger werden. Fast eine Million Menschen pflegen aktuell in Österreich ihre Angehörigen, vier von zehn Pflegebedürftigen werden ausschließlich von Verwandten betreut. Zum großen Teil wird diese Aufgabe von Frauen ausgeführt. Doch die Familien werden kleiner, und Frauen gehen vermehrt arbeiten – den Menschen wird es an Kraft und Zeit fehlen, sich in diesem Ausmaß um Pflegebedürftige innerhalb der Familie zu kümmern.
Der Pflege wurde in Österreich lange Zeit geringe Wertschätzung entgegengebracht. Als sei es eine Arbeit, die man so
nebenbei erledigt.
Martina Lackner, Pflegeexpertin des ÖGB
Die private Pflege ist eine gesellschaftliche Tradition, die gerade hierzulande stark verankert ist. In den nördlichen Ländern Europas, wie etwa in Skandinavien oder den Niederlanden, liegt der Anteil an Pflegebedürftigen, die von Angehörigen gepflegt werden, bei etwa zehn Prozent – in Österreich sind es 84 Prozent. Pflege ist eine Sorgeleistung, die bei uns traditionell zu Hause und von Frauen ausgeführt wird. „Der Pflege wurde in Österreich lange Zeit geringe Wertschätzung entgegengebracht. Als sei es eine Arbeit, die man so nebenbei erledigt. Man sieht dabei nicht, dass es eine schwere und belastende Arbeit ist“, sagt Lackner, „in der Krise hat man zumindest erkannt, wie wichtig sie ist.“ Auch die professionelle Pflege übernehmen zum überwiegenden Teil Frauen: Über 70 Prozent der Arbeitnehmer*innen in diesem Bereich sind weiblich. Frauenberufe werden generell schlechter bezahlt und haben ein geringeres gesellschaftliches Ansehen.
Viel zu geringe Löhne
Das Image der Berufe mag sich durch die Corona-Krise etwas gebessert haben, die niedrige Bezahlung ist gleich geblieben. Pflegeassistent*innen verdienen beispielsweise etwa 1.500 Euro netto im Monat. „Die Bezahlung ist natürlich wichtig, denn wir bemessen danach immer noch die gesellschaftliche Wertschätzung. Doch sie ist nicht das wichtigste Thema“, meint Kurt Schalek. Denn die größten Schwierigkeiten in den Pflegeberufen betreffen die Arbeitsbedingungen. Man müsse die Personalausstattung genauer bestimmen und die Personaldecke erhöhen. Denn Pflegende haben den Beruf ergriffen, weil sie sich um Menschen kümmern und sie unterstützen wollen. „Doch dieser Aspekt findet aufgrund des Zeitdrucks immer weniger statt“, so Schalek.
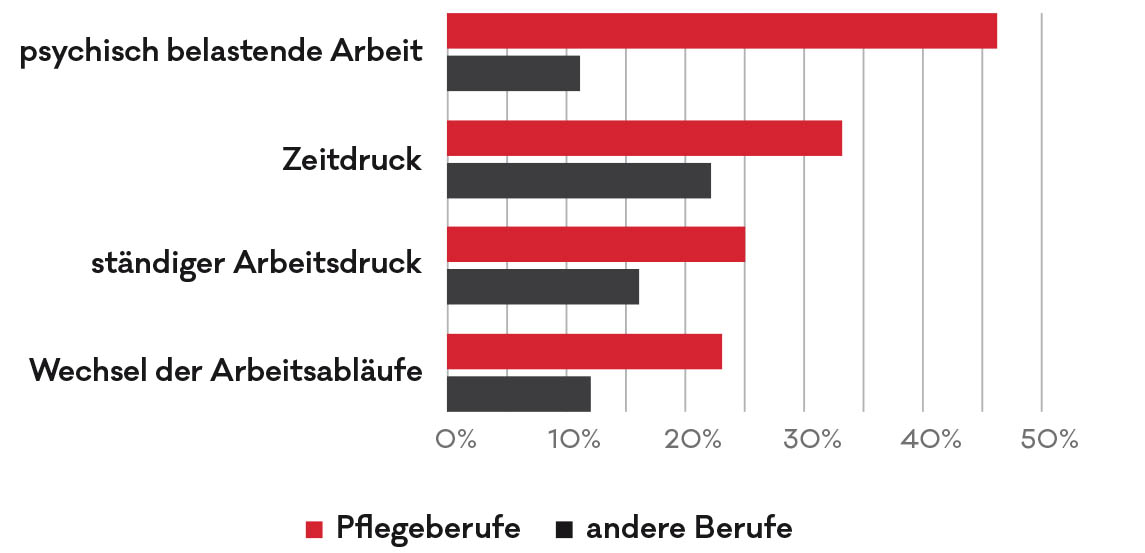
Der niedrige Personalstand führt dazu, dass ein herausfordernder Beruf noch schwieriger wird. Schon vor der Krise gaben bis zu drei Viertel der Beschäftigten an, regelmäßig länger zu arbeiten als vereinbart. Wer ungewollt mehr arbeiten muss, denkt häufiger daran, den Beruf zu wechseln. Und die Corona-Krise wirkt dabei noch einmal verstärkend. Laut Arbeitsklima-Index der AK Oberösterreich fühlte sich fast die Hälfte der Pflegenden durch ihren Beruf während der Krise psychisch belastet – bei anderen Berufen lag dieser Wert bei nur zehn Prozent. Jede vierte Person im Pflegebereich litt unter erhöhtem Zeitdruck und musste Überstunden machen. Und nicht einmal vier von zehn Personen, die im Pflegebereich arbeiten, gaben an, dass sie ihren Beruf bis zur Pensionierung durchhalten werden.
Unattraktive Perspektiven
Diese Umstände führen nicht nur dazu, dass Pfleger*innen aus dem Beruf ausscheiden. Sie bewirken auch, dass viele den Beruf erst gar nicht wählen, weil er zu wenig attraktiv ist. „Solange die Bedingungen so schlecht sind, verliere ich viele jener Menschen, die sich für den Job interessieren“, so Schalek. Das merke man auch daran, dass sich jüngere Pfleger*innen in Umfragen unzufriedener mit ihrem Beruf zeigen als ältere. Sie wünschen sich eine bessere Vereinbarkeit von Beruf und Familie sowie Freizeit, mehr berufliche Entwicklungsmöglichkeiten und bessere Bezahlung. Dabei müssten speziell junge Menschen verstärkt angesprochen werden, um den drohenden Pflegenotstand zu verhindern.
Um dem entgegenzuwirken, will die Regierung ab 2021 eine Pflegelehre starten. Doch diese wird sowohl von Arbeitnehmervertreter*innen als auch Arbeitnehmer*innen kritisiert. „Wenn ich mit 15 Jahren die Lehre starte, darf ich wegen europarechtlicher Bestimmungen gar nicht am Patienten arbeiten. Bis man 17 ist, kann man also nur Theorie machen. Da geht das Prinzip des dualen Systems in der Lehrlingsausbildung komplett verloren“, erklärt Martina Lackner. Die Verschränkung von Theorie und Praxis, welche die Lehre erst sinnvoll macht, falle somit komplett weg. Die Expertin sieht Chancen eher darin, bestehende Strukturen weiter auszubauen. Und die schwierige Situation am Arbeitsmarkt könne man für Umqualifizierungen nützen. „Das Problem ist aber, dass man dafür momentan nur einen geringen Betrag bekommt, von dem nur die wenigsten leben können“, sagt Lackner.
Egal, wie man es anstellen will: Um die Pflege attraktiv zu machen, braucht es mehr Personal, verbesserte Arbeitszeiten und höhere Löhne. Und alle diese Maßnahmen erfordern vor allem eines, nämlich Geld. Wie soll man das alles in der wohl größten Krise seit Ende des Zweiten Weltkriegs finanzieren?

Jeder Euro bringt 70 Cent zurück
„Man muss sich vor Augen führen, dass das Geld, das die öffentliche Hand in diesem Bereich ausgibt, ja nicht verschwindet“, sagt Kurt Schalek. Eine Studie des Österreichischen Instituts für Wirtschaftsforschung (WIFO) zeigt zwar, dass die öffentlichen Ausgaben im Pflegebereich bis 2050 um 360 Prozent auf etwa neun Milliarden Euro ansteigen werden. Doch gleichzeitig hat die Studie auch ergeben, dass 30 Prozent der Ausgaben durch Steuern und weitere 40 Prozent durch Sozialversicherungsbeiträge wieder zurückfließen; also 70 Cent für jeden Euro, der in das Pflegesystem investiert wird. Und darüber hinaus wird dadurch eine Vielzahl an Arbeitsplätzen geschaffen und der Sozialmarkt gestärkt.
Zudem gebe Österreich im Vergleich relativ wenig Geld aus. „Die Ausgaben sind sicher kein unlösbares Problem. In Österreich lagen sie bei etwa 1,5 Prozent des Bruttoinlandsprodukts. Im Vergleich dazu geben andere Länder wesentlich mehr für ihr Pflegesystem aus, wo bis zu drei Prozent des BIP darin investiert werden. Das ist also grundsätzlich machbar“, sagt Schalek. Im europäischen Vergleich bewegt sich Österreich momentan bei der Finanzierung im unteren Drittel. Die Finanzierung könne auch durch die Einführung einer Vermögenssteuer sowie einer Erbschaftssteuer abgesichert werden, so Martina Lackner.
Seit Oktober 2020 tagt die „Taskforce Pflege“ im Gesundheits- und Sozialministerium von Minister Rudolf Anschober, nun, ab Februar, sollen erste Ergebnisse vorliegen. Die Pläne sieht man vorsichtig positiv, doch die Fortschritte werden nur langsam vonstattengehen. Denn wie so oft in Österreich gibt es auch hier eine Vielzahl an Beteiligten an diesem System, die natürlich alle mitreden möchten. Das reicht vom Finanzministerium bis zu den Ländern und Gemeinden, die erst mit an Bord geholt werden müssen. Doch inzwischen ist der Handlungsdruck hoch. „Wenn wir jetzt keine Fortschritte erzielen, werden wir das relativ schnell und deutlich merken“, so Kurt Schalek. Und dann trägt nicht nur das Pflegesystem selbst, sondern wirklich die ganze Gesellschaft Schäden davon.