Was wie ein Traum klingt, ist in Israel in ähnlicher Form bereits Realität. Mehr als die Hälfte der Bevölkerung wurde dort Ende Februar zumindest mit einer Dosis geimpft. Es wurde eine Vielzahl an Maßnahmen gesetzt, um ein möglichst niederschwelliges Impfangebot zu schaffen. Neben Bars, Einkaufszentren oder Märkten wurden temporäre Impfzentren aufgebaut, Arbeitgeber*innen organisierten Impfungen am Arbeitsplatz. Doch damit das möglich ist, benötigt man erst mal eines: genügend Impfstoff.
Und der ist momentan auf der ganzen Welt ein umkämpftes Gut. Doch wie kann es sein, dass manche Länder wie Israel einen so großen Vorsprung haben, während in anderen Engpässe herrschen? Warum schaffen es Pharmafirmen nicht, einfach mehr Impfstoff zu produzieren? Und hätte Österreich etwas anders machen können?
Unser bestes Weihnachtsgeschenk
Im Dezember 2020 erfolgte weltweit ein kollektives Aufatmen. Tatsächlich hatten Forscher*innen es geschafft, in Rekordzeit mehrere Impfstoffe gegen das Corona-Virus zu entwickeln. Knapp ein Jahr dauerte es von der Entschlüsselung des Virus-Erbguts bis zur erstmaligen Zulassung einer Impfung. Noch nie zuvor ist dieser Prozess so schnell erfolgt. Die Hoffnung auf eine Rückkehr zur Normalität nach dem Seuchenjahr 2020 wurde den Menschen wie ein Weihnachtsgeschenk unter den Baum gelegt. Doch die Ernüchterung ließ nicht lange auf sich warten. „Es war klar, dass wir am 27. Dezember nicht gleich zehn Millionen Dosen zur Verfügung haben werden, wenn die Zulassung am 21. Dezember erfolgt ist“, sagt Renée Gallo-Daniel, Unternehmenssprecherin und Betriebsrätin bei Pfizer Österreich sowie Präsidentin des Verbandes der österreichischen Impfstoffhersteller. Dass der Ertrag in der Impfstoffproduktion darüber hinaus geringer als erwartet ausfallen kann, wie es etwa bei AstraZeneca passiert ist, sei nichts Ungewöhnliches. Es könne immer passieren, dass Chargen ausfallen, die man dann eben nicht sofort nachproduzieren kann. Dass die Produktion des Impfstoffs nur langsam anlaufen würde, sei, meint sie, vorhersehbar gewesen.
Wieso dauert es so lange?
Doch warum produziert man nicht einfach mehr davon? „Dort, wo man den Impfstoff produzieren kann, wird 24 Stunden und sieben Tage die Woche auf Hochtouren gearbeitet“, erklärt Gallo-Daniel. So habe auch Pfizer die Produktionskapazitäten erhöht und werde statt der ursprünglich geplanten 1,3 Milliarden Dosen für 2021 bis zu zwei Milliarden herstellen können. Doch die Herstellung auszuweiten ist nicht so einfach. Die biotechnologischen Anlagen zur Produktion von Impfstoffen sind hochkomplexe Produktionsstätten. „Man kann diese Anlagen nicht innerhalb eines Monats hochziehen und adaptieren. Das hat einerseits bautechnische Gründe, andererseits benötige ich auch die Bewilligung der Behörden – und das dauert“, so Gallo-Daniel.
Gleichzeitig spielen noch andere Faktoren bei der Herstellung mit. Zulieferer müssen genügend Inhaltsstoffe liefern können, und außerdem wird hochspezialisiertes Personal benötigt. Nicht zuletzt muss man den Impfstoff auch in Behältern lagern. „Beim COVID-19-Impfstoff sind das sogenannte Mehrdosen-Durchstichflaschen. Dafür müssen wir aber auch die Abfüllanlagen umrüsten, da normalerweise Einzeldosen abgefüllt werden“, sagt Gallo-Daniel. Und bei fast allen diesen Schritten müsse man die behördliche Freigabe abwarten. Das alles kostet viel Zeit.
Freie Patente für alle
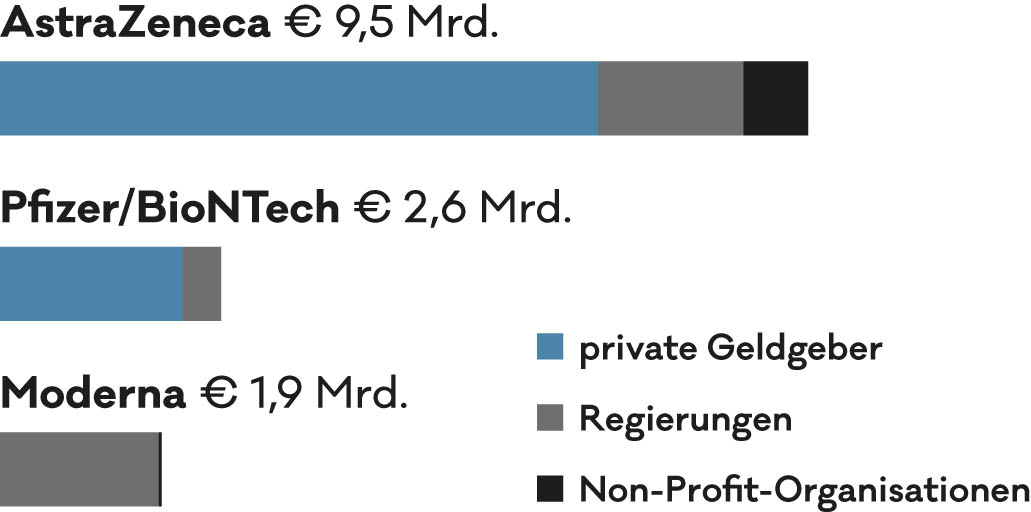
Doch was würde passieren, wenn man die Produktion auch anderen Herstellern ermöglichen würde, etwa indem man Patente freigibt? Ein Patente-Pool für Corona-Produkte existiert zwar – doch aktuell ist er leer. Dabei hat der öffentliche Sektor weltweit im letzten Jahr mindestens 93 Milliarden in Therapien und Impfungen gegen das Corona-Virus investiert. Pfizer selbst hat zwar beispielsweise keine Investitionen erhalten – wohl aber BioNTech. Schon nach der Gründung wurde das Unternehmen finanziell unterstützt, im Sommer erhielt man zusätzliche 375 Millionen Euro zur Entwicklung von Impfstoffen. „Ich verstehe die Diskussion, dass man Anteil an Patenten haben möchte, wenn man die Entwicklung subventioniert. Patente zu halten bedeutet noch nicht, dass man Impfstoffe gleich produzieren kann. Man muss auch die Produktionsstätten erst aufbauen, das kostet ebenfalls Zeit und Geld“, sagt Gallo-Daniel.
Die öffentliche Hand gibt enorm hohe
Summen für Grundlagenforschung aus, sieht aber kaum einen Return on Investment.
Claudia Wild, Austrian Institute for Health Technology Assessment
Dem stimmt Claudia Wild, Geschäftsführerin des Austrian Institute for Health Technology Assessment, zwar grundsätzlich zu. Sie betont aber, dass dies schon viel früher passieren hätte müssen: „Man sollte von Beginn an in den Verträgen Konditionen festsetzen, dass Patente oder Lizenzen frei verfügbar sein müssen, wenn öffentliche Forschungsgelder verwendet werden. Die öffentliche Hand gibt enorm hohe Summen für Grundlagenforschung aus, sieht aber kaum einen Return on Investment.“
Es ginge noch besser
Aktuell funktioniere das System häufig so: Firmen haben Patent-Scouts in der Nähe von besonders produktiven Universitäten und beobachten deren Forschung. Sobald das Wissen dort produktreif wird, werden die Scouts aktiv und kaufen es ab. Die Innovation findet also nicht bei den Unternehmen statt, wie gerne argumentiert wird. „Wenn man genau hinsieht, wird man schnell sehen, dass es nicht nur die Industrie ist, die Innovation vorantreibt, sondern es ist ein Zusammenspiel mit der öffentlichen Hand. Und wenn man sich dessen bewusst ist, sollte man sich im nächsten Schritt politische Maßnahmen überlegen“, so Wild. So könnte man etwa im Vorhinein Preise ausschreiben für die Entwicklung, bei der das Patent jedoch am Ende in einen Patent-Pool übergehe und somit allen zur Verfügung stehe. „Die Firmen haben dabei dennoch ihr Einkommen – nur eben nicht in dieser absurden Höhe, wie es jetzt der Fall ist.“
Das ist bei den Verhandlungen um die Corona-Impfstoffe nicht geschehen. Die Regierungen haben es verabsäumt, Druck auf die Pharmaunternehmen auszuüben. Einerseits geht es hier um Standortpolitik und um Arbeitsplätze, mit denen die Unternehmen argumentieren können. Andererseits haben Universitäten enormen Druck, Drittmittel für ihre Forschung aufzutreiben. Und diese kommen meist von Unternehmen: „Wenn Roche oder Novartis Firmenstudien an den Universitäten machen und diese Mittel einbringen, sehen sie natürlich kaum ein, dass die öffentliche Hand dann möglicherweise sagt: ,Eure Medikamente sind uns zu wenig wertvoll, die zahlen wir nicht!“, sagt Wild.
Jedes dritte Medikament auf dem Markt ist ein Krebsmittel
Das alles ist nicht nur während der Pandemie problematisch. Abseits von Corona stürzen sich Unternehmen vor allem auf Produkte, die besonders profitabel sind. So ist aktuell jedes dritte Medikament, das auf den Markt kommt, ein Krebsmedikament. Andere Gebiete, wie etwa Infektionskrankheiten, werden vernachlässigt, weil sie nur wenig lukrativ sind. Die Politik sei gefordert, hier gegenzusteuern: „Ich glaube, im letzten Jahr wurde die Bedeutung eines öffentlichen Sektors deutlich, der steuert, Geld in die Hand nimmt und auch sagt, was er will. Es war ein Mahnmal dafür, wie gut es ist, in einem solidarisch finanzierten System zu leben“, sagt Wild.

Betriebsrätin bei Pfizer.
Globale Kluft beim Impfdosen-Kauf
Die Unterversorgung mit Corona-Impfstoff birgt noch einen weiteren Aspekt, der jedoch nur selten beleuchtet wird. Im Kampf um Impfdosen werden ärmere Länder immer mehr ausgebootet. Bisher wurden drei Viertel aller Impfungen in nur zehn Ländern verabreicht. Die WHO befürchtet, dass die globale Durchimpfung so erst nach 2023 erreicht wird.
Um das zu bekämpfen, wurde das sogenannte COVAX-Programm von der WHO, Frankreich und der Europäischen Kommission gegründet. Durch eine gemeinsame Finanzierung soll COVAX
Impfdosen ankaufen und ärmeren Ländern der Zugang zu Impfstoffen ermöglicht werden. Doch einkommensstarke Länder sichern sich mit Verträgen die Impfstoffe zu einem hohen Preis. Gleichzeitig bemühen sich die Herstellerfirmen primär um eine Zulassung ihrer Produkte in ebendiesen Ländern – wohl wissend, dass sie dort natürlich auch mehr Geld dafür erhalten. Das COVAX-Programm kann dabei nicht mithalten.
Impfnationalismus
Auch die Öffnung des Patent-Pools für Corona-Technologien wäre ein wichtiger Schritt. Denn selbst wenn es länger dauern würde, bis man Impfstoffe produzieren könnte: Auch andere Produkte, die in der Pandemie dringend benötigt werden, wie Medikamente oder Beatmungsgeräte, werden durch Patente geschützt. Doch ein Antrag auf Aussetzen der Patente, der von 100 Staaten bei der Welthandelsorganisation eingebracht wurde, wird von reichen Staaten blockiert. Dazu zählen etwa die EU, Australien, Japan und auch die USA – Länder und Regionen, in denen die großen Pharmafirmen beheimatet sind.
Dabei schadet der Impfnationalismus der gesamten Welt. Denn je länger das Virus aktiv ist, desto wahrscheinlicher kommt es zu Mutationen. Und diese könnten wiederum gegen gängige Impfungen resistent sein und zu erneuten Ausbrüchen in bereits immunisierten Regionen führen.
Die EU liegt beim Durchimpfen noch weit zurück
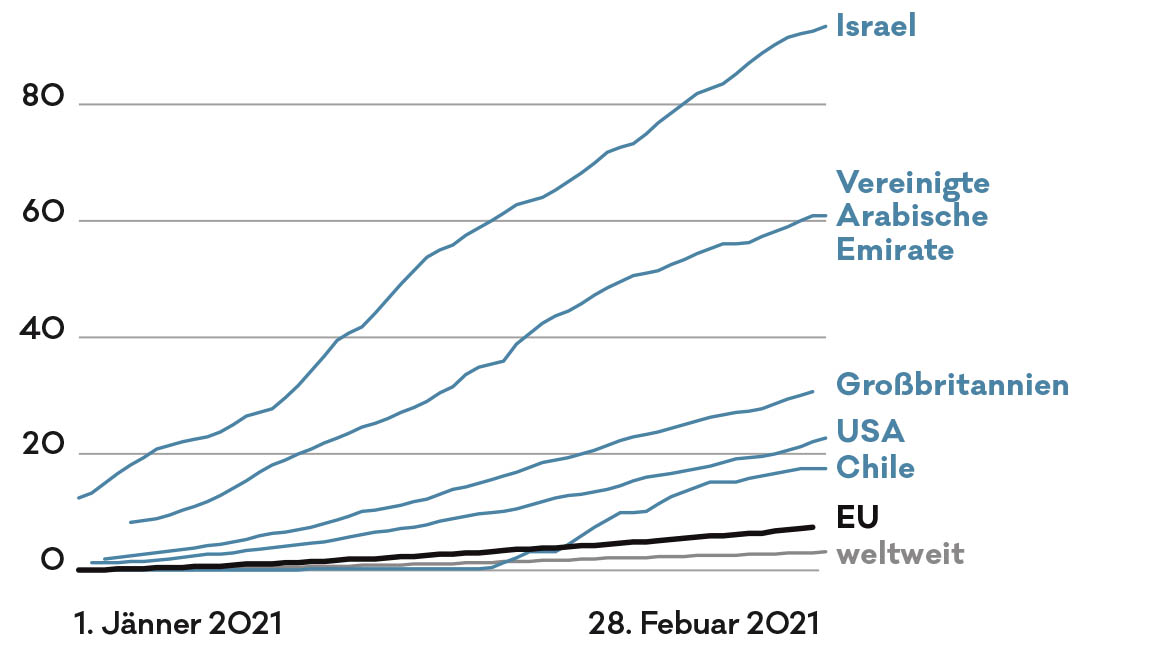
Obwohl auch die EU beim Wettrennen um die Impfstoffe rege mitgespielt hat, hinkt sie bei den Durchimpfungsraten hinterher. Vier Prozent der Bevölkerung erhielten hier Ende Februar zumindest eine Impfdosis. Verglichen mit Ländern wie den USA (13,3 Prozent), Großbritannien (26,4 Prozent) oder Israel (52,4 Prozent) liegt man weit zurück. War die Strategie der EU falsch? „Man muss bedenken, dass die EU sehr früh Verträge mit Herstellern abgeschlossen hat. Zu diesem Zeitpunkt war noch kein Impfstoff zugelassen“, sagt Pfizer-Betriebsrätin Gallo-Daniel. Dass man auf mehrere Produkte setzte, sei eigentlich eine gute Idee gewesen. Doch die Kehrseite hat sich bald gezeigt: Der Impfstoff des Unternehmens Sanofi, von dem 300 Millionen Dosen geordert wurden, wird frühestens Ende 2021 auf den Markt kommen. Von AstraZeneca wurden 400 Millionen Dosen gekauft, der Hersteller hatte jedoch Lieferprobleme. Israel schlug einen gegenteiligen Weg ein und vereinbarte einen exklusiven Vertrag mit Pfizer. Dafür liefert das Land jedoch umfassende statistische Daten an den Konzern.
Am Impfstoffmangel ist die österreichische Regierung also nicht schuld. Dennoch liegt man bei der Impfquote unter dem EU-weiten Durchschnitt. Wurde hier etwas falsch gemacht? „Ich würde tatsächlich die Begriffe problematisch und verbesserungswürdig bevorzugen“, sagt Claudia Neumayer-Stickler, Leiterin des Referats für Gesundheitspolitik beim ÖGB. Sie kritisiert vor allem, dass die Erstellung des Impfplans und die begleitende Infokampagne sehr spät erfolgt seien. Erst Ende Dezember habe man erste Informationen erhalten. „Man hat ja schon im Laufe des Novembers gewusst, dass die ersten Impfstoffe kommen werden. Spätestens im Herbst hätte die Impfkampagne eigentlich gut geplant werden müssen“, so Neumayer-Stickler.
Dass die Durchführung der Impfungen auf Bundeslandebene erfolgt, sei grundsätzlich verständlich. „Aber dass man mit der Organisation auch die Planung den Bundesländern frei übergeben hat, führte zu unterschiedlichen Priorisierungen“, sagt Neumayer-Stickler. So bekam man einige kritische Anfragen etwa von Gesundheitspersonal, warum Kolleg*innen aus anderen Bundesländern schon geimpft seien, man selbst aber noch darauf warte.
Das ist besonders in diesem Bereich schwierig zu argumentieren, wenn man sich der Herausforderungen bewusst ist, vor denen das Gesundheitspersonal steht. „Vor allem die körperliche Belastung ist bei unseren Mitarbeitern enorm gestiegen“, sagt Wolfgang Hofer, Vorsitzender der Personalvertretung im AKH Wien. Man müsse Schutzmaßnahmen minutiös einhalten, was auch gut gelungen sei. Aber in der erforderlichen Ausrüstung, die einen Schutzanzug und teils mehrere Masken beinhaltet, lange Zeit körperlich zu arbeiten und dann noch mit der Situation umzugehen, sei für das klinische Personal sehr herausfordernd.
COVID-19-Impfungen pro 100 Einwohner
Pflegepersonal in Österreich
Die Impfwilligkeit sei dementsprechend hoch, etwa 90 Prozent haben sich für eine Impfung angemeldet. Mittlerweile befinde man sich in der letzten Woche der Erstimpfung. „Die Impfwilligkeit war für uns kein Problem. Aber der Impfstoff wurde nur sehr zögerlich geliefert, jeden Montag bekamen wir die Impfdosen wie ein Überraschungspaket“, sagt Hofer. Es habe, wie in vielen anderen Bereichen momentan, keine Planungssicherheit gegeben.
Diese sollte in den nächsten Wochen und Monaten ansteigen. Denn der Engpass bei den Impfstoffen wird kleiner. Spätestens im Sommer soll die gesamte Bevölkerung durchgeimpft werden. Und dann wird die Regierung in einem Bereich gefordert sein, in dem sie bisher nicht glänzen konnte. „Es wird eine gute Kommunikation brauchen. Vor allem, weil es jetzt schon eine große Skepsis gegen die Impfung in einigen Teilen der Bevölkerung gibt“, sagt Neumayer-Stickler vom ÖGB.

Impfung im Kaffeehaus?
Natürlich wird nicht nur die Kommunikation entscheidend sein. Die Leute müssen auch niederschwellige Möglichkeiten zur Impfung haben. Wären da solche Angebote wie in Israel sinnvoll? „Da bin ich skeptisch. Die Impfung erfordert schon medizinische Beratung, Dokumentation und Beobachtung. Wir haben bereits Teststraßen, die auch in kleinen Gemeinden oft gut funktionieren. Diese könnte man einfach zu Impfstraßen umfunktionieren“, sagt Neumayer-Stickler. Auch die Impfung in Betrieben sei ein wichtiger Schritt. Die gesetzlichen Grundlagen wurden dafür schon geschaffen. „Das wäre ein wichtiger Zugang. Damit könnte man sehr viele Menschen ansprechen, ohne öffentliche Institutionen zu beanspruchen“, betont auch Gallo-Daniel.
Die gute Nachricht ist, dass sich alle Österreicher*innen, sofern sie das wollen, 2021 gegen Corona impfen lassen können. Und dann wird Schritt für Schritt der Weg in die Normalität möglich sein. Doch dieses Privileg wird weltweit nur wenigen Menschen zuteilwerden. Dass uns dieser Aspekt selbst schaden könnte, sollte genug Grund sein, um für eine gerechtere Verteilung des Impfstoffes und die Freigabe von Patenten zu kämpfen. Der andere lautet schlicht: Solidarität.
Vier wichtige Forderugen
für eine gerechtere Verteilung von Impfstoffen
1 / Reiche Staaten müssen der zeitlich befristeten Aufhebung von Patenten und Lizenzen zustimmen:
Ein Antrag, der von 100 Ländern bei der Welthandelsorganisation eingebracht wurde und den auch mehrere NGOs unterstützen, würde auf lange Sicht auch die Produktion von Impfstoffen erleichtern und vor allem verbilligen. Reiche Staaten blockieren diesen sogenannten „TRIPS Waiver“ jedoch aufgrund von Eigeninteressen. Damit wird auch die Entwicklung billiger Generika verhindert.
2 / Die Finanzmittel für COVAX müssen erhöht werden:
1,7 Milliarden Impfdosen sollen ärmeren Ländern durch COVAX zur Verfügung gestellt werden. Doch das Programm kann mit den Preisen für die Impfdosen aktuell kaum mithalten. Eine Aufstockung der Förderung würde das zumindest kurzfristig erleichtern. Österreich trägt aktuell 2,4 Millionen Euro zu dem Programm bei und liegt damit unter dem europäischen Durchschnitt.
3 / Die Produktionskapazitäten für Impfstoffe müssen weltweit besser genutzt werden:
Der größte Hersteller von Impfstoffen ist aktuell Indien – doch die dortigen Kapazitäten werden aktuell kaum genutzt. Auch wenn die Umstellung der dortigen Produktion Zeit brauchen würde, könnte man in Zukunft eine bessere Versorgung der Länder des globalen Südens garantieren.
4 / Der Einsatz von öffentlichen Forschungsgeldern muss zu frei verfügbaren Patenten führen:
Die öffentliche Hand gibt viel Geld für Grundlagenforschung aus. Allein für Corona-Therapien sowie Impfstoffe geht man von insgesamt 93 Milliarden Euro aus. Doch auch abseits der Pandemie wird öffentliches Geld für die Entwicklung von Innovationen aufgebracht, die in weiterer Folge von privaten Unternehmen patentiert werden. Das sollte von der Politik unterbunden werden, um offene Patent-Pools zu schaffen.